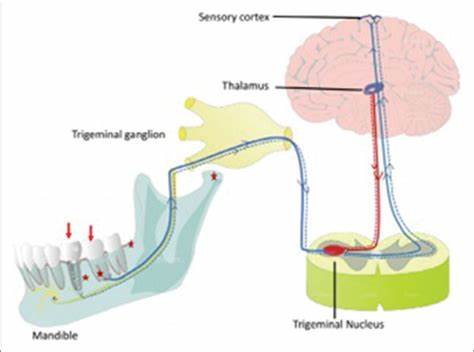
Зубная имплантация сегодня представляет собой одну из наиболее востребованных и технологичных процедур в стоматологии, направленную на восстановление утраченных зубов. Однако традиционные имплантаты, основанные на принципе оссеоинтеграции, то есть прочной механической фиксации металла к кости, не обеспечивают полного восстановления всех функциональных и сенсорных возможностей природных зубов. Одной из важных особенностей здорового зуба является его способность передавать в центральную нервную систему проприоцептивные сигналы — информацию о положении и движении зуба. Именно благодаря этим сигналам происходит точное регулирование жевательных нагрузок и координация движений нижней челюсти. В традиционных имплантатах подобная обратная связь отсутствует из-за отсутствия периодонтальной связки — структуры, которая служит связующим звеном между корнем зуба и альвеолярной костью и содержит многочисленные специализированные механорецепторы и нервные окончания.
Отсутствие проприоцепции в имплантатах ведет к ограничению их функциональных возможностей, ухудшению координации жевательных движений и снижению точности восприятия силы укуса. Это может способствовать развитию слишком интенсивного давления на имплантат, что в перспективе приводит к осложнениям и даже потере стабильности конструкции. Поэтому задача современной стоматологии — не только обеспечить механическую фиксацию имплантата, но и воссоздать или стимулировать нейронные пути, отвечающие за проприоцепцию. Одним из перспективных направлений является использование биоинженерных подходов, объединяющих биоматериалы с функциями поддержки роста тканей и нейронной регенерации. В недавних исследованиях особое внимание уделяется покрытию имплантатов нанофибрами из биодеградируемых эластомерных материалов с нанесением слоев факторов роста, таких как FGF-2 (фактор роста фибробластов), способствующих активизации развития нервных клеток и их взаимодействию с периферическими нервными окончаниями.
На поверхность таких покрытий наносится слой стволовых клеток зубной пульпы, которые способны дифференцироваться в нейрональные клетки и восстанавливать поврежденные нервные пути. Хирургическая техника также претерпела изменения. Для сохранения максимальной структуры периапикальных тканей и нервных окончаний применяется atraumatic методика удаления зубов с использованием адаптированных и остро заточенных инструментов, позволяющих минимизировать повреждения периодонта и окружающих мягких тканей. Сохраненный периодонтальный комплекс служит естественным субстратом для взаимодействия с новым имплантатом, покрытым биоактивными материалами. Таким образом создаются условия для постепенного замещения промежуточного материала между имплантатом и костной тканью тканью с нейрональной интеграцией.
Эксперименты на животных моделях, таких как Brown Norway крысы, показали успешную имплантацию зубных протезов с подобными покрытиями и с минимальной травматизацией окружающих тканей. Рентгенологическое и микро-КТ исследование спустя 6 недель после операции демонстрируют отсутствие жесткой оссеоинтеграции в классическом смысле и наличие «нейротканевого мостика» между имплантатом и альвеолярной костью. Общее состояние животных оставалось удовлетворительным, без воспалительных явлений и ухудшения здоровья, что подтверждает безопасность и эффективность предложенного метода. Основные вызовы в данной области связаны с необходимостью восстановления сложной нейроанатомии периодонта. На сегодняшний день невозможно полностью воспроизвести все функции естественной периодонтальной связки, поскольку она состоит из множества специализированных клеток и структур, включая различные типы рецепторов — как свободные нервные окончания, так и структурированные чувствительные тела, такие как руппиниевые окончания.
Тем не менее, стимулирование повторного формирования нейросенсорных связей между ввезенными стволовыми клетками и нервными окончаниями в области альвеолярного гребня открывает новые горизонты для улучшения функциональности имплантатов. Кроме того, развитие современных нейровизуализационных и диагностических техник позволит в будущем подтвердить восстановление проприоцептивных функций не инвазивным способом и оценивать эффективность выбранных методик на ранних этапах после операции. Например, электрофизиологические методы и магнитно-резонансная томография с нейронной активацией могут выявлять активность в области тройничного нерва и соответствующей части мозгового ствола, что свидетельствовало бы о нормализации нервных функций. Следует отметить, что методика, ориентированная на стимулирование проприоцептивной обратной связи, может значительно повысить качество жизни пациентов. Более точная чувствительность, воспроизведенная через усовершенствованные имплантаты, способствует улучшению скорости и качества пережевывания пищи, снижая риск повреждения мягких тканей и снижая нагрузку на соседние зубы.
Кроме того, это благотворно влияет на функции речи и общего неврологического гомеостаза, так как жевательная активность связана с целым комплексом рефлексов и движений, регулируемых центральной нервной системой. В практическом плане интеграция данных технологий требует мультидисциплинарного подхода, объединяющего стоматологов-хирургов, специалистов по регенеративной медицине, нейробиологов и инженеров материалов. Протоколы имплантации нуждаются в адаптации для обеспечения безопасного и точного нанесения биоактивных покрытий и клеточных культур на имплантаты, а также в усовершенствовании хирургического вмешательства для щадящего обращения с периодонтальными тканями. Несмотря на новаторские результаты, данная область всё еще требует дальнейших клинических исследований с участием больших выборок пациентов, чтобы подтвердить воспроизводимость и долговременную устойчивость эффектов. Анализ функциональных результатов должен включать оценку тактильной чувствительности, рефлекторных ответов жевательных мышц, а также качество жизни и удовлетворенность пациентов.