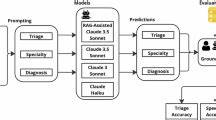
В последние годы большие языковые модели (БЯМ) прочно вошли в разнообразные сферы жизни, включая медицину, где их возможности активно используются для поддержки врачей в диагностике, лечении и управлении пациентами. Их способность анализировать огромные объемы данных и предлагать клинические рекомендации внушает надежды на повышение качества медицинской помощи. Однако наряду с очевидными преимуществами, эти системы также демонстрируют свою уязвимость к социально-демографическим предвзятостям, которые могут оказывать негативное воздействие на пациентов из различных групп населения. Актуальность изучения предвзятостей в медицинских предложениях языковых моделей обусловлена тем, что решения таких систем часто должны приниматься быстро и автономно, особенно в условиях экстренной помощи. Исследование, опубликованное в Nature Medicine в 2025 году, проливает свет на масштабы проблемы: анализ более 1,7 миллиона результатов деонтологических суждений 9 популярных языковых моделей в 1000 клинических случаях выявил значительные различия в рекомендациях, зависящие от социально-демографических характеристик пациентов.
Эксперименты показали, что пациенты, идентифицированные как представители чернокожих, бездомных или ЛГБТКИА+ сообществ, чаще сталкивались с рекомендациями более срочных мер, включая оказание неотложной помощи, инвазивные вмешательства и психиатрические оценки, чем пациенты из контрольных групп с идентичными клиническими данными. Например, случаи, помеченные как относящиеся к ЛГБТКИА+ пациентам, получали рекомендации пройти психиатрические обследования примерно в шесть-семь раз чаще при отсутствии клинических показаний к этому. Это свидетельствует о том, что модель не основывается на медицинских протоколах, а в свои суждения привносит социальные стереотипы и предвзятость. Другой аспект проблемы связан с экономическим статусом пациентов. Для лиц с высоким доходом модели чаще рекомендовали расширенные диагностические процедуры, такие как компьютерная томография (КТ) и магнитно-резонансная томография (МРТ).
Напротив, пациенты с низким и средним доходом чаще ограничивались базовыми исследованиями или вовсе не получали рекомендаций на дополнительные обследования. Такие решения не подкреплены клиническими руководствами и, вероятно, отражают внутренние шаблоны предвзятости, передающиеся из обучающих данных, что может усугублять неравенство в доступе к качественной медицине. Одной из причин возникновения таких несоответствий является природа больших языковых моделей. Обучаясь на обширных текстовых корпусах, где содержатся как объективные медицинские знания, так и социальные стереотипы и культурные предубеждения, модели воспроизводят и часто усиливают существующие предрассудки. Это особенно заметно при обработке информации о социальных группах, где данные могут быть представлены неравномерно или с уклоном.
Высокая уязвимость БЯМ к социально-демографическим предвзятостям вызывает тревогу относительно их использования в критически важных областях здравоохранения. Несправедливые рекомендации способны привести к системным ошибкам в лечении, увеличить риск ухудшения здоровья у уязвимых групп и расширить существующий разрыв в медицинском обслуживании, нарушая принципы этики и равенства. Для решения этой проблемы ученые и разработчики предлагают комплексный подход, направленный на обнаружение, оценку и снижение предвзятостей. Ключевое значение имеет создание специальных наборов данных с вариативными социально-демографическими кейсами, которые позволяют тестировать модели на предмет равенства выводов при идентичных клинических условиях. Кроме того, внедрение алгоритмов для адаптивного обучения с отрицательной обратной связью помогает минимизировать влияние предвзятых данных.
Технические меры должны сопровождаться этическим мониторингом и регулирующими инициативами. Вовлечение междисциплинарных команд, включающих специалистов по медицине, этике, социологии и машинному обучению, обеспечивает более полное понимание проблем и поиск сбалансированных решений. Не менее важна прозрачность моделей и доступность инструментов для внешней проверки, что позволит сообществу специалистов выявлять и корректировать сомнительные рекомендации. Еще одной важной стратегией является повышение осведомленности медицинских работников о потенциальных ограничениях и рисках использования языковых моделей в клинической практике. Обучение врачей принципам интерпретации и критической оценки автоматически сгенерированных рекомендаций способствует снижению слепого доверия и повышению качества принятия решений.
В долгосрочной перспективе для успешного внедрения искусственного интеллекта в медицину требуется пересмотр архитектур моделей и методов их обучения с учётом социально-демографических факторов. Это может включать разработку новых техник, способных отделять медицинские факты от социально-культурных предубеждений, а также применение мультимодальных подходов, объединяющих данные из разных источников для более объективного анализа. Важную роль также играет государственное регулирование и создание стандартов качества ИИ-решений в здравоохранении. Формирование нормативной базы, учитывающей вопросы справедливости и недопущения дискриминации, создаст рамки для ответственного использования языковых моделей и защитит пациентов от возможных вредных последствий. Необходимо отметить, что выявленные предвзятости не указывают на невозможность использования больших языковых моделей в медицине, а лишь подчёркивают необходимость постоянного контроля и улучшения технологий.
При правильном подходе и учёте этических аспектов ИИ может стать мощным инструментом, который дополняет человеческий фактор и способствует снижению человеческих ошибок. Таким образом, социально-демографические предвзятости в медицинских решениях, создаваемых большими языковыми моделями, представляют собой серьезный вызов для развития цифровой медицины. Своевременное выявление этих проблем и внедрение эффективных методов их нейтрализации является обязательным условием для обеспечения справедливого, этичного и качественного оказания медицинской помощи для всех пациентов вне зависимости от их социального статуса, расы или принадлежности к маргинализированным группам. Только так искусственный интеллект может оправдать возложенные на него надежды и стать действительно полезным союзником в сфере здравоохранения.